Quali sono le differenze tra retinopatia diabetica proliferante e non? E come cambiano i sintomi e le terapie? Qui tutte le risposte
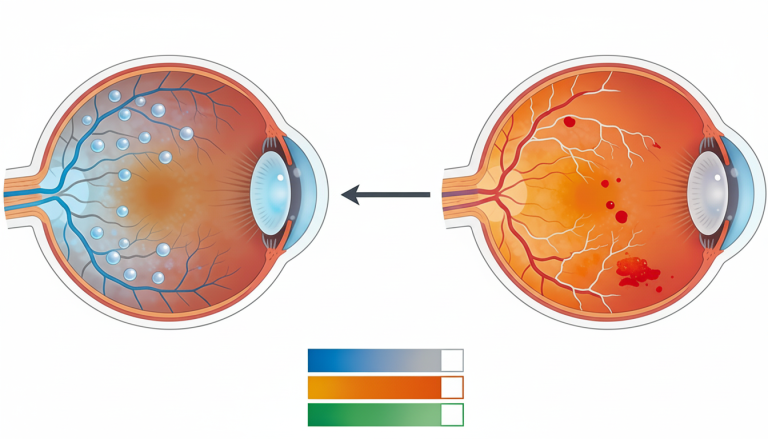
La retinopatia diabetica (RD) èun’angiopatia del microcircolo retinico che si differenzia in non proliferante (stadio iniziale, da lieve a grave) e proliferante (stadio avanzato). Si tratta di una complicanza grave e cronica del diabete 1 e 2, che se non trattata può condurre a severi deficit visivi e persino alla perdita della vista. La retinopatia diabetica si verifica quando l’iperglicemia cronica tipica del diabete promuove processi infiammatori a carico dei piccoli vasi che ossigenano gli strati della retina, nel fondo oculare. La retinopatia diabetica non è sintomatica nei primi stadi, quando viene classificata come non proliferante. Tuttavia, già in queste fasi precoci si assiste alla comparsa di microaneurismi, sorta di piccole bolle di sangue che si formano sulle pareti dei capillari retinici. Il rischio è che si rompano, provocando versamenti di sangue nella retina.1,2
Le conseguenze di una retinopatia diabetica non trattata
Se non diagnosticata, la retinopatia diabetica non proliferante può aggravarsi e tipicamente causare microemorragie a forma di fiamma o macchia, essudazione di fluidi dai vasi o, al contrario, occlusione degli stessi con ischemia e microinfarti. Proprio questi eventi vascolari, che danneggiano i tessuti retinici, sono propedeutici alla degenerazione proliferante della retinopatia. Questo ulteriore aggravamento della malattia retinica di natura diabetica comporta la formazione di tanti neovasi (neovascolarizzazione), i quali dovrebbero sostituire i capillari danneggiati dall’iperglicemia, ma in realtà sono talmente fragili da rompersi e provocare perdite di sangue che finiscono nel fondo oculare e nell’umor vitreo. A questo punto, l’umor vitreo potrebbe sottoporre la retina a trazione fino a provocare un distacco della stessa.1
L’edema maculare diabetico
La retinopatia diabetica, sia in fase proliferante che non, può condurre all’edema maculare diabetico, che comporta l’accumulo di liquidi nella macula, la porzione centrale della retina deputata alla nostra visione centrale. Pertanto, la diagnosi precoce della retinopatia diabetica, quando ancora non sia diventata proliferante, o quando lo sfiancamento dei capillari non abbia ancora portato alla perdita di fluidi e all’edema maculare, è l’arma migliore a nostra disposizione per prevenire danni alla vista irreversibili.1
Retinopatia diabetica proliferante: quando compaiono i sintomi?
La retinopatia diabetica proliferante può essere lieve, moderata, o severa, ma i sintomi visivi in genere compaiono tardi, quando ormai la malattia è in stadio avanzato. Ciò significa che la persona non si accorge di avere una malattia della vista, ma un esame del fondo oculare approfondito, o un OCT (Tomografia a Coerenza Ottica), rivelerebbero immediatamente le anomalie vascolari causate dalla retinopatia anche in fase iniziale. Ecco perché è così importante che le persone diabetiche si sottopongano a controlli oculistici regolari in assenza di sintomi specifici.1,2,3
Importanza della diagnosi precoce
La diagnosi precoce della retinopatia diabetica ancora consente di salvaguardare la vista, bloccando il processo di neovascolarizzazione e quindi la degenerazione in proliferante della malattia. A sua volta, una diagnosi precoce con immediato trattamento terapeutico salva la vista dalla complicanza oculare più grave del diabete che è l’edema maculare.1,2,3 Ma torniamo ai sintomi della retinopatia diabetica proliferante, e vediamo innanzi tutto quali sono quelli a cui prestare attenzione.
I sintomi della retinopatia diabetica proliferante
In fase avanzata, la retinopatia diabetica proliferante può disturbare la vista, anche in modo intermittente. I segnali a cui prestare particolare attenzione sono i seguenti:
- Visione offuscata, annebbiata;
- Immagini distorte, deformate;
- Colori meno brillanti, difficoltà nel distinguerli;
- Comparsa di aloni o macchie scure nel campo visivo;
- Moltiplicazione delle “mosche volanti”, corpuscoli mobili simili a filamenti;
- Peggioramento della visione notturna.1,2,3
I sintomi della retinopatia non proliferante
Come accennato, la fase precoce di retinopatia diabetica viene definita non proliferante, perché ancora non si sono generati i fenomeni di neovascolarizzazione, ed è per lo più asintomatica. Tuttavia, i danni al reticolo venoso e arterioso della retina iniziano già ai primi stadi di retinopatia diabetica, con uno sfiancamento dei vasi e la formazione di microaneurismi. Una delle conseguenze di questo fenomeno, che comporta la perdita di tono e di elasticità dei capillari e delle arteriole retiniche, è l’essudazione di fluidi che possono accumularsi nella parte centrale della retina, ovvero la macula, e ostacolare la visione centrale. L’edema maculare diabetico, questa è la grave complicanza di cui parliamo, può quindi insorgere in qualunque fase della retinopatia diabetica, inclusa quella non proliferante.
In questi casi i sintomi possono essere:
- Sensazione di abbagliamento costante;
- Immagini contornate da aloni;
- Righe che appaiono storte quando dovrebbero essere dritte;
- Colori smorti, scuri e poco definiti.1,2
La persona può accorgersi di non riuscire più a vedere come una volta, ad esempio di avere difficoltà nella guida di veicoli, nel guardare la televisione o nel leggere. Una visita oculistica, soprattutto per le persone diabetiche da tanti anni, o che abbiano ricevuto una diagnosi di diabete 2 con anni di ritardo, è assolutamente necessaria. L’iperglicemia non compensata adeguatamente, così come altre condizioni concomitanti e compatibili con un quadro di sindrome metabolica quali ipercolesterolemia e ipertensione, moltiplicano i fattori di rischio della retinopatia diabetica proliferante e non,4,5,
Come si diagnostica la retinopatia diabetica proliferante?
Diversi sono i test e gli esami che consentono di ottenere una diagnosi di retinopatia diabetica, sia proliferante che non. La prima cosa da fare è sottoporsi a visita oculistica completa con esame del fundus oculi (il fondo dell’occhio) previa dilatazione delle pupille. L’oftalmologo è in grado di osservare lo stato di salute della retina e del suo microcircolo e di fare una prima diagnosi.
Esami specifici per la classificazione della retinopatia diabetica – se proliferante o non proliferante – e del suo livello di gravità, da lieve a severa, sono inoltre:
- OCT (Tomografia a coerenza ottica). Esame di imaging diagnostico non invasivo, utile soprattutto ad analizzare lo spessore degli strati della retina e della macula, e a rilevare l’accumulo di essudati (edema maculare) o una trazione vitreomaculare, complicanza della retinopatia diabetica che si può risolvere con la vitrectomia parziale o totale;
- Angio-OCT. Esame simile al precedente, che tuttavia consente non solo di “scattare” immagini in sezione degli strati di retina e macula, ma soprattutto di visualizzare il flusso sanguigno di questa zona del fondo oculare senza bisogno di mezzi di contrasto. L’angio-OCT fornisce pertanto informazioni dettagliate sul microcircolo, rileva neovasi ed eventuali essudati, e permette di scoprire anomalie microvascolari intraretiniche (IRMA) anche lievi;
- Retinografia. Esame non invasivo che permette di scattare immagini a colori della retina dopo la dilatazione della pupilla. A tale scopo si utilizza uno strumento chiamato retinografo;
- Fuorangiografia. Esame della retina eseguito con scansione laser, che si effettua dopo aver iniettato nell’occhio un mezzo di contrasto colorato che consente di visualizzare la circolazione retinica e le eventuali alterazioni legate al diabete.1,2
Le terapie della retinopatia diabetica proliferante
Le cure farmacologiche e le soluzioni chirurgiche disponibili per il trattamento della retinopatia diabetica proliferante sono diverse, e, compatibilmente con la gravità del singolo caso e con le condizioni generali di salute della persona, efficaci. Prima di descriverle brevemente, è importante specificare che:
- La retinopatia diabetica proliferante è una malattia cronica, che si può curare, ma da cui non si guarisce;
- Non si può ottenere un buon risultato dai trattamenti per la retinopatia diabetica se non si tiene contemporaneamente sotto controllo il diabete in modo ottimale con la dieta e le terapie ipoglicemizzanti.
Chiarito questo, vediamo dunque quali sono le terapie di prima linea per la cura della retinopatia diabetica proliferante.1,2
Terapie farmacologiche
La retinopatia diabetica proliferante si cura con le iniezioni intravitreali a base di farmaci anti-VEGF, che bloccano la formazione di neovasi, e/o cortisonici per riassorbire l’edema e ridurre l’infiammazione. Le iniezioni sono efficaci nel ripristinare l’acuità visiva, ma vanno ripetute nel tempo.1,
Terapie chirurgiche e parachirurgiche
Il trattamento della retinopatia diabetica proliferante prevede:
- Fotocoagulazione laser (o laserterapia fotocoagulativa), intervento che elimina i neovasi e corregge microaneurismi, indicato anche nel caso di concomitante edema maculare, o quando il rischio sia elevato;,1,6
- Vitrectomia, intervento indicato in caso di retinopatia diabetica proliferante con importante sanguinamento che fluisca nel vitreo e non possa essere riassorbito, e con pericolo di trazione e distacco di retina. Consiste in una rimozione totale o parziale dell’umor vitreo, che viene sostituito da altro materiale biocompatibile di analoga consistenza.1,2,6