La frequenza e la durata delle iniezioni intravitreali per la gestione terapeutica delle maculopatie variano a seconda del farmaco utilizzato, del tipo di maculopatia e del singolo paziente. Per ottimizzare il tuo piano terapeutico è necessario che ti sottoponga alle visite di controllo con regolarità e che riesca a comunicare con il tuo oculista in modo da essere coinvolto nelle decisioni riguardanti la salute dei tuoi occhi.1
Che cosa sono le iniezioni intravitreali
Le iniezioni intravitreali rappresentano l’opzione terapeutica principale per la gestione delle maculopatie e prevedono l’iniezione di farmaci corticosteroidi (limitati alla terapia dell’edema maculare diabetico e dell’occlusione venosa retinica centrale o di branca) o anti-VEGF, direttamente nell’occhio. L’obiettivo delle iniezioni è quello di rallentare la perdita della vista e contrastare i sintomi associati alla maculopatia. Affinché ciò sia possibile è necessario ripetere le iniezioni, anche a lungo termine.
Ogni quanto tempo avviene la somministrazione
La frequenza e la durata delle iniezioni intravitreali variano a seconda del farmaco utilizzato, del tipo di maculopatia e del singolo paziente.
Per quanto riguarda le iniezioni intravitreali con farmaci anti-VEGF, oggi si preferisce utilizzare il cosiddetto protocollo T&E (treat and-extend, ovvero “tratta e poi allunga progressivamente il periodo libero tra i trattamenti”), in cui il paziente segue un programma regolare di iniezioni. Si inizia con una fase di carico (nella quale le iniezioni vengono somministrate a cadenza mensile) e poi si prosegue con una fase di mantenimento, in cui l’intervallo tra le somministrazioni viene gradualmente allungato fino a quando l’aspetto morfo-funzionale della malattia non diviene stabile.2
Per determinare il numero di iniezioni e stabilire la durata della terapia è importante sottoporsi a visite di monitoraggio in cui verrà misurata l’acuità visiva e, se l’oculista lo riterrà necessario, ripetuto un esame di tomografia ottica computerizzata (OCT) per analizzare la retina in dettaglio e verificare se la terapia stia dando risultati positivi.
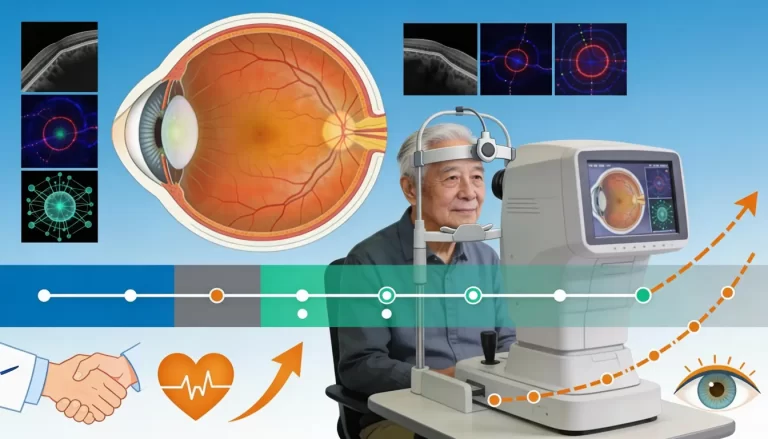
Il monitoraggio con tomografia ottica computerizzata (OCT)
L’OCT è una tecnica di diagnostica per immagini che usa laser o infrarossi a bassa potenza per scattare delle fotografie in sequenza della retina e della macula. Grazie a questo esame si ottengono immagini tridimensionali ad alta risoluzione, prese da diverse angolature, degli strati che compongono la retina, e se ne valuta lo spessore. Malattie come la retinopatia diabetica e soprattutto l’edema maculare diabetico, infatti, comportano un rigonfiamento della macula. Attraverso questo esame si può riscontrare la presenza di versamenti di fluidi nel tessuto retinico e/o maculare, e la formazione patologica di neovasi anche in fase precoce. Inoltre, l’OCT viene usato per monitorare l’efficacia delle terapie anti RD e EMD.3,4,5,6
Come si effettua l’OCT
Per sottoporti a un esame OCT dovrai accomodarti davanti a un macchinario e stare immobile per tutto il breve tempo del test, con la fronte e il mento poggiati sugli appositi supporti. Verrai invitato a fissare una fonte luminosa per qualche minuto, in genere non più di cinque per occhio. Ti sembrerà di stare davanti a una macchina fotografica, perché il funzionamento è molto simile. Flash luminosi di diverse intensità colpiranno il tuo occhio, ma non in modo fastidioso. Negli scatti, resteranno impresse immagini molto precise della tua retina, utili all’oculista per capire se vi sono ispessimenti, anomalie o lesioni anche in fase iniziale.3,4,5,6
Le visite di controllo
L’esito della visita di monitoraggio sarà fondamentale per ottimizzare il tuo piano di gestione terapeutica riguardo a:
- Frequenza delle iniezioni;
- Durata del trattamento;
- Continuità, sospensione o sostituzione della terapia in atto.1
Le visite di controllo, eseguite periodicamente, sono fondamentali. Troppo spesso si trascurano le visite oculistiche correndo il rischio che la vista peggiori rapidamente. Per questo motivo, è necessario rispettare tutti gli appuntamenti con il tuo oculista e riuscire a stabilire un dialogo aperto che ti consenta non solo di gestire adeguatamente la tua maculopatia, ma di ottenere le informazioni necessarie per essere coinvolto nelle decisioni che riguardano il tuo percorso terapeutico7.
Di norma la scelta del percorso terapeutico, in particolare se di lungo periodo come quello che può riguardare un paziente con maculopatia, è basata su una decisione che coinvolge sia te che il tuo medico.
Gli studi sulla frequenza delle iniezioni
Sono in corso ulteriori studi per determinare con precisione la durata appropriata e la frequenza ottimale delle iniezioni, ciononostante l’obiettivo delle soluzioni terapeutiche attualmente disponibili è quello di ottenere effetti duraturi senza che ci sia bisogno diripetere le iniezioni troppo spesso. In questo modo sarà possibile creare percorsi di assistenza terapeutica sempre più organizzati a seconda delle esigenze del paziente.7,8