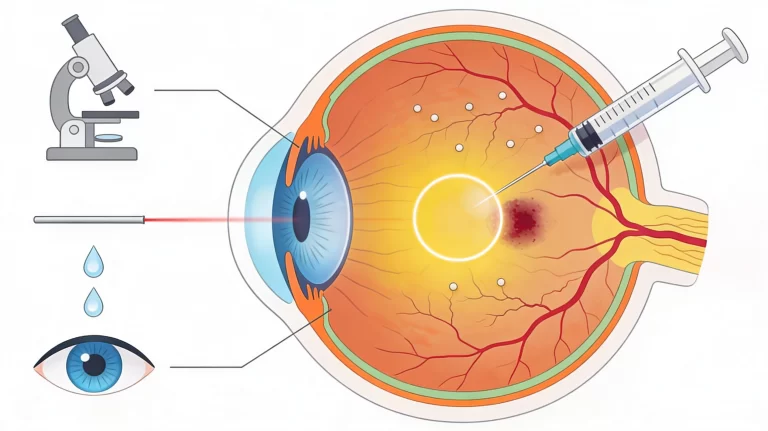
Retinopatia diabetica (RD) ed edema maculare diabetico (EMD) sono complicanze oculari del diabete che possono portare a una significativa diminuzione della vista se non trattate adeguatamente. Ecco un glossario delle principali parole associate a queste malattie.
La retinopatia diabetica (RD) e l’edema maculare diabetico (EMD) rappresentano sfide significative nel campo dell’oftalmologia, avendo un impatto diretto sulla qualità della vista delle persone affette da diabete. Per aiutarti a comprendere meglio queste patologie e il processo diagnostico e terapeutico che le accompagna, abbiamo preparato un glossario con alcune delle terminologie più importanti.1,2,3,4
Patologie e sintomi
Retinopatia diabetica (RD)
La RD è una complicanza cronica del diabete che colpisce i piccoli vasi sanguigni della retina, potenzialmente portando a perdita progressiva della vista.1,2
Edema maculare diabetico (EMD)
L’edema maculare si riferisce all’accumulo anormale di liquido nella macula, parte centrale della retina responsabile della visione nitida e dei dettagli. L’EMD si verifica spesso in stadi avanzati della RD e può causare un calo davvero importante dell’acuità visiva.3,4
Microaneurismi
Piccole dilatazioni dei vasi sanguigni retinici caratteristiche nelle prime fasi della RD; rappresentano uno dei primissimi segni visibili durante gli esami oftalmologici come l’OCT.5,6
Neovasi
Sono nuovi vasi sanguigni anomali che si formano sulla superficie della retina come risposta al danno ischemico causato dalla RD. Questi neovasi sono spesso fragili e inclini a rompersi, portando ad emorragie retiniche.1,7,8
Emorragie retiniche
Sono perdite ematiche dai vasi danneggiati nell’ambito delle patologie diabetiche dell’occhio. Possono assumere varie forme e dimensioni influendo sulla qualità visiva del paziente affetto da RD o EMD.9,10
Ipovisione
L’ipovisione si riferisce alla riduzione significativa della capacità visiva non correggibile con occhiali standard o lenti a contatto ma che consente ancora una certa autonomia alla persona che ne è affetta. La cecità indica invece una perdita quasi totale o totale della vista; entrambi questi stati possono essere conseguenze gravi della progressione non controllata delle patologie oculari correlate al diabete.11,12
Parti dell’occhio
Retina
È uno strato di tessuto sensibile alla luce che riveste la parte posteriore dell’occhio. È responsabile della trasformazione dei segnali luminosi in impulsi nervosi che vengono poi trasmessi al cervello attraverso il nervo ottico. Nell’ambito della retinopatia diabetica ed edema maculare diabetico, la retina è coinvolta in quanto entrambe le patologie causano danni ai vasi sanguigni e alla struttura della retina stessa.13
Macula
È una piccola area della retina situata al centro della parte posteriore dell’occhio, responsabile della visione dettagliata e centrale. L’edema maculare diabetico si verifica quando i vasi sanguigni danneggiati a causa del diabete perdono liquido nella zona della macula, causando gonfiore e compromettendo la visione centrale.14
Nervo ottico
È responsabile della trasmissione delle immagini dalla retina al cervello, dove vengono interpretate e percepite come visione. Nell’ambito della retinopatia diabetica ed edema maculare diabetico, il nervo ottico può essere compromesso a causa dei danni causati dal diabete agli occhi.15
Pupilla
È un foro attraverso il quale è possibile osservare le strutture interne dell’occhio; dilatarla è quindi un modo semplice ed efficace per effettuare esami oculistici approfonditi. Per promuovere la dilatazione della pupilla (midriasi) si ricorre in genere alla somministrazione di specifici colliri che agiscono rilassando i muscoli dell’occhio.16,17
Diagnosi ed esami
Funduscopia
Esame del fondo oculare, chiamato anche oftalmoscopia, attraverso cui è possibile esaminare le parti profonde e posteriori dell’occhio inclusa la retina, la papilla del nervo ottico e il corpo vitreo, visualizzandone possibili alterazioni legate alla RD. L’esame ha una durata di pochi minuti, è indolore e si esegue con uno strumento chiamato oftalmoscopio, solitamente a seguito della dilatazione della pupilla per mezzo di un collirio midriatico.18,19
Tomografia a Coerenza Ottica (OCT)
L’OCT è una tecnologia non invasiva che produce immagini ad alta risoluzione delle strutture oculari interne, permettendo un’esatta valutazione del loro stato e l’eventuale presenza di edema maculare.20,21
Fluorangiografia
Questo esame implica l’iniezione endovenosa di un colorante speciale (fluoresceina) seguito dalla cattura sequenziale d’immagini che mostrano il flusso sanguigno nella retina e rilevano anomalie vascolari tipiche nella RD.22,23
Terapie
Iniezioni intravitreali
Procedura medica checonsiste nell’iniettare farmaci direttamente nel corpo vitreo dell’occhio per trattare diverse patologie retiniche, tra cui la RD e l’EMD; i farmaci comunemente usati includono gli anti-VEGF per ridurre la crescita dei neovasi e i corticosteroidi intravitreali per diminuire l’infiammazione e il gonfiore. In alcuni casi potrebbe essere necessaria anche la fotocoagulazione laser per trattare i vasi sanguigni danneggiati nella retina.24,25,26
Fotocoagulazione laser
Trattamento utilizzato nel contenimento progressivo degli effetti deleteri sulla vista causati dalla RD; il laser viene impiegato per “sigillare” le aree dove vi è fuoriuscita anormale dei fluidi vascolari oppure dove i nuovi vasi anomali si stanno sviluppando.27,28,29
Vitrectomia
Consiste in una rimozione totale o parziale dell’umor vitreo, che viene sostituito da altro materiale biocompatibile di analoga consistenza.30,31,32
Monitoraggio costante
Entrambe le condizioni richiedono monitoraggio attento attraverso controlli regolari dall’oculista in modo da poter intervenire tempestivamente con terapie mirate.La conoscenza approfondita delle terminologie può aiutarti ad avere conversazioni più informate con lo specialista riguardanti lo stato salute dei tuoi occhi e i possibili percorsi terapeutici più indicati per le tue necessità.1,2