Le iniezioni intravitreali sono terapie farmacologiche utilizzate per rallentare la perdita progressiva della vista e controllare i sintomi associati alla maculopatia, che prevedono la somministrazione di farmaci nell’occhio secondo modalità che possono cambiare a seconda del tipo di farmaco.1
La degenerazione maculare è una patologia della macula (la parte centrale della retina) legata all’invecchiamento. Il processo con cui si sviluppa è il seguente:
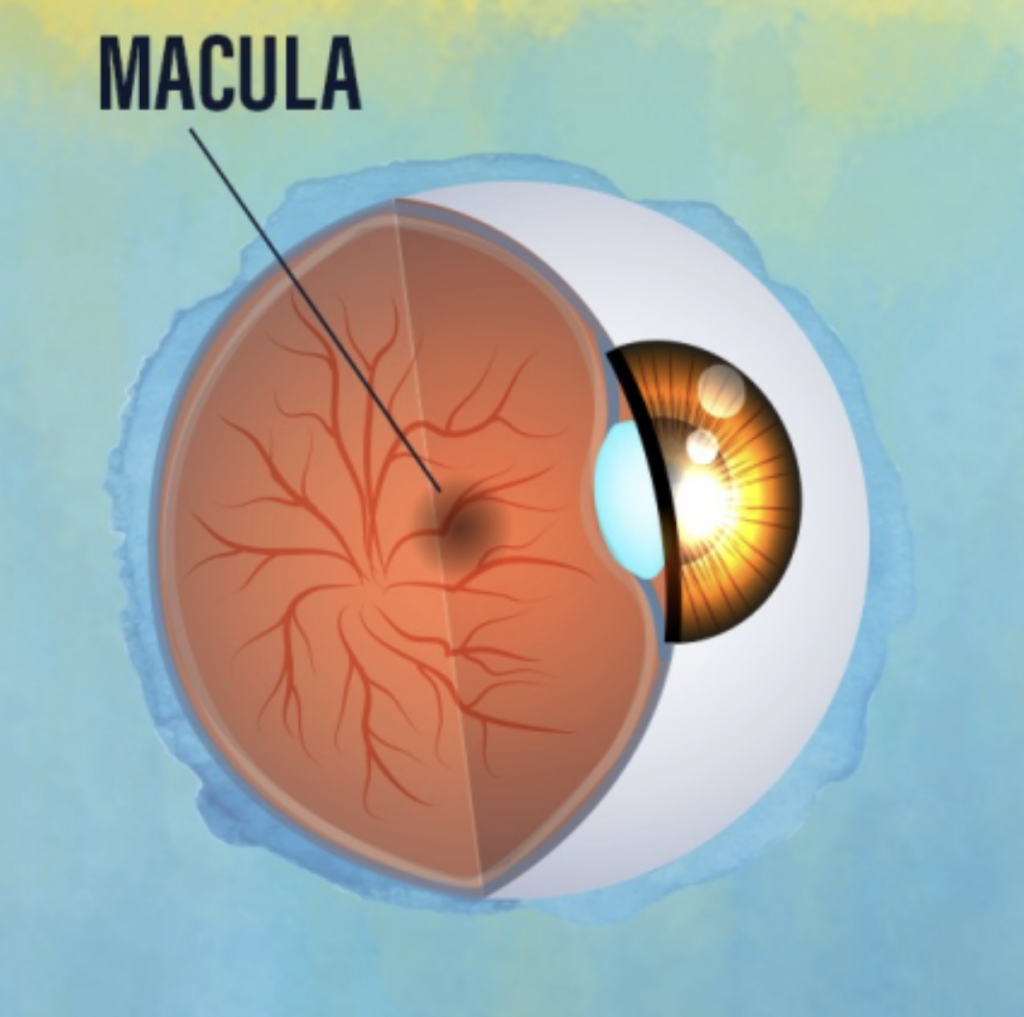
- Riduzione dell’ossigeno a livello della macula.
- Produzione di sostanze chiamate fattori di crescita, come risposta alla riduzione dell’ossigeno.
- Formazione di nuovi vasi sanguigni al di sotto della macula (chiamata ‘‘neovascolarizzazione della coroide’’).
- Perdita di liquido e sangue da questi vasi ‘‘difettosi’’.
- Perdita progressiva della vista al centro del campo visivo.1
Nell’edema maculare diabetico, invece, i vasi sanguigni della retina sono danneggiati dal diabete e perdono liquido, che si accumula all’interno della macula causando l’edema maculare.2
Tra le proteine che stimolano la produzione di vasi sanguigni la più conosciuta e studiata è il fattore di crescita dell’endotelio vascolare (Vascular Endothelial Growth Factor – VEGF). Dato che l’aumentata espressione di VEGF e di altre proteine ad azione infiammatoria all’interno dell’occhio è la principale causa di diversi tipi di maculopatia, tra le opzioni terapeutiche attualmente disponibili vi sono farmaci anti-VEGF e corticosteroidi (i corticosteroidi utilizzati solo per il trattamento dell’edema maculare diabetico e dell’edema secondario a occlusione venosa retinica).1
Cosa sono le iniezioni intravitreali
I farmaci anti-VEGF sono somministrati tramite iniezione intravitreale, cioè con l’iniezione del farmaco direttamente nell’occhio, attraverso una procedura poco invasiva. I corticosteroidi, più comunemente utilizzati per l’edema maculare, invece, sono inseriti nell’occhio attraverso una procedura simile ma leggermente più invasiva (trattandosi di un impianto intraoculare).1
La terapia di prima scelta per la degenerazione maculare legata all’età e per l’edema maculare diabetico è la somministrazione di farmaci anti-VEGF mediante l’esecuzione di iniezioni intravitreali.1,2 Questa terapia non ha lo scopo di portare alla guarigione completa, ma di rallentare la perdita progressiva della vista e di controllare i sintomi associati alla maculopatia; per tale motivo le iniezioni intravitreali devono essere ripetute nel tempo.1,3
Come si eseguono le iniezioni
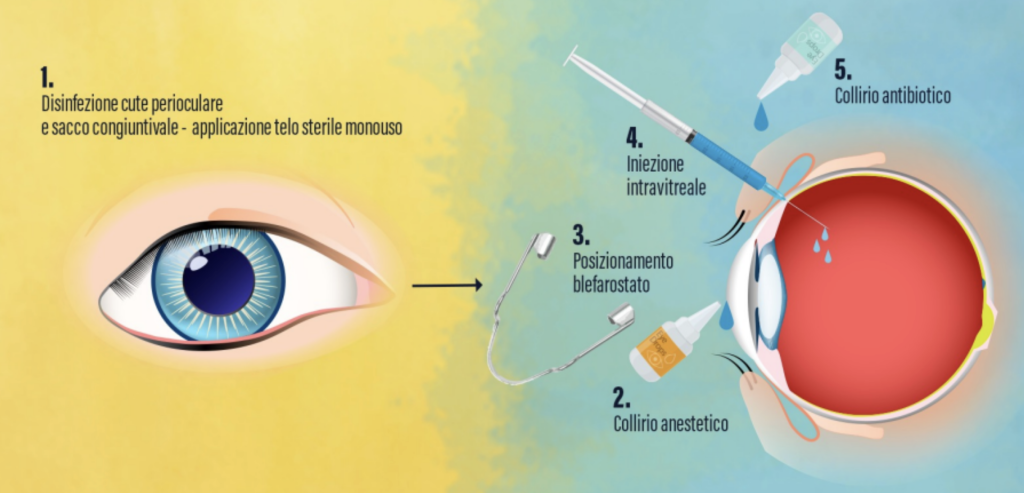
Le iniezioni intravitreali si eseguono nel seguente modo:
- Si procede alla disinfezione della cute perioculare (la cute intorno all’occhio) e del sacco congiuntivale con iodopovidone 5% per uso oftalmico* e all’applicazione di un telo sterile monouso con accesso adesivo al bulbo oculare.
- L’occhio è preventivamente anestetizzato mediante l’instillazione di gocce di collirio anestetico o tramite iniezione di anestetico vicino all’occhio.
- Si utilizza un apposito strumento, chiamato blefarostato, per impedire alle palpebre di chiudersi.
- Si inietta il farmaco nell’occhio, la procedura dura circa 30 secondi.
- Si applicano gocce oculari con azione antibiotica per evitare possibili infezioni oculari.1,3
L’intervento si esegue in posizione supina e in un ambiente sterile, durante o appena dopo l’iniezione è possibile avvertire sensazioni di dolore o di fastidio, solitamente di lieve entità e di breve durata.
Dopo l’intervento non dovrebbe essere necessario restare in ospedale ma è opportuno un breve periodo di riposo che sarà indicato dall’oculista.3
* Il sacco congiuntivale è una struttura a fondo cieco costituita dalla congiuntiva, cioè una membrana mucosa sottile che riveste la superficie posteriore delle palpebre per ripiegarsi a ricoprire la parte anteriore del bulbo oculare. Iodopovidone è una sostanza ad azione battericida; 5% indica la sua concentrazione percentuale, mentre uso oftalmico indica il suo utilizzo specifico per gli occhi.
Frequenza delle iniezioni
Tipicamente le iniezioni intravitreali con farmaci anti-VEGF si eseguono a cadenza mensile per i primi mesi e nel primo anno ne sono necessarie almeno 6-7. Diversa è invece la durata dei farmaci a lento rilascio a base di corticosteroidi, la cui somministrazione solitamente viene ripetuta non prima di 4 mesi.1
A seconda dei casi è possibile che il tuo oculista preveda schemi diversi di somministrazione della terapia, per massimizzarne l’efficacia:1 ognuno deve poter ricevere il miglior trattamento possibile, anche di lungo periodo, scelto in accordo con il proprio medico curante per la gestione della sua patologia. Sentiti sereno di chiedere indicazioni sul trattamento scelto e sulle possibili alternative terapeutiche.