Una patologia cronica ma gestibile: diagnosi precoce, prevenzione e terapie innovative per proteggere la vista.
Dopo una diagnosi di edema maculare diabetico è normale chiedersi: si guarisce? È bene rispondere subito a questo legittimo quesito in modo chiaro: l’edema maculare diabetico (EMD) è una malattia cronica, curabile, ma dalla quale non si può guarire. Significa che una volta iniziato il processo degenerativo a carico della retina, non è possibile tornare indietro neppure con le efficaci terapie farmacologiche che abbiamo oggi a disposizione.1,2
L’EMD è infatti una complicanza del diabete, a sua volta patologia cronica che si può tenere sotto controllo, ma non curare fino a guarigione.3,4 I danni che l’iperglicemia non compensata provoca sui piccoli vasi sanguigni della retina restano asintomatici per molto tempo, persino anni. In questo periodo la persona diabetica continua a vedere bene, e se non si reca regolarmente dall’oculista per il controllo della vista e del fondo oculare, difficilmente può immaginare che i suoi occhi in realtà siano in pericolo.5,6
L’importanza della diagnosi precoce del diabete
Le complicanze del diabete sulla salute oculare, come la retinopatia diabetica e l’EMD, dipendono in buona parte dal ritardo diagnostico della malattia diabetica7.
Soprattutto nell’adulto, i sintomi sono più sfumati, e spesso vengono trascurati. Ciò implica che l’iperglicemia silenziosamente inizi a danneggiare gli occhi, così come altri organi del corpo8.
Che fare? In realtà, basterebbe davvero poco. Esami del sangue di routine, infatti, comportano anche il dosaggio della glicemia, che quando superiore o al limite dei livelli di guardia, può mettere il medico di medicina generale sull’avviso e spingere a controlli più accurati, come la curva da carico9 e l’emoglobina glicata10.
Se, quindi, si diagnostica il diabete fin dal suo esordio, è possibile iniziare subito la dieta ed eventualmente il trattamento farmacologico per la compensazione dell’iperglicemia11. Evitare le complicanze del diabete è pertanto possibile. La buona notizia è quindi che l’edema maculare diabetico è una patologia oculare prevenibile. Così come prevenibile è la sua conseguenza più drammatica: la perdita della vista12.
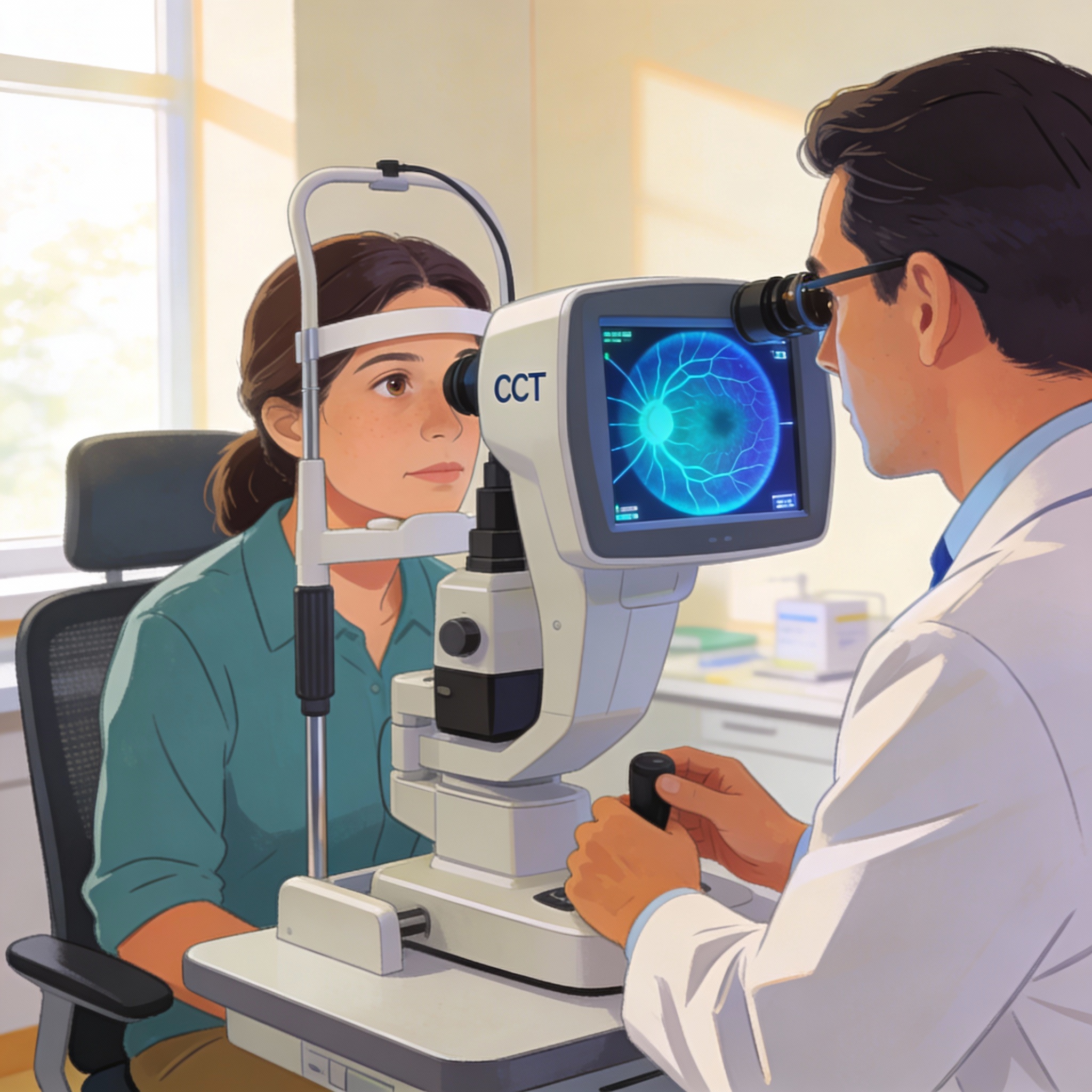
L’EMD si previene con controlli oculari regolari
L’EMD è la forma più avanzata di retinopatia diabetica, che si verifica quando ormai i danni ai vasi sanguigni retinici hanno provocato il versamento di fluidi tra retina e macula.2 La macula è il piccolo avvallamento centrale della retina, dove si trovano i fotorecettori che raccolgono gli impulsi luminosi e li inviano al cervello affinché si “trasformino” nelle immagini che vediamo. La presenza dell’edema ostacola questo processo, e distorce, deforma e annebbia la visione.13
uando si arriva a questo stadio, la guarigione non è più ottenibile. La persona diabetica ha, però, due vie percorribili per prevenire le conseguenze più serie sulla vista della retinopatia diabetica e dell’edema maculare diabetico:
- Lo screening per la diagnosi precoce delle retinopatie attraverso esami del fondo oculare sempre più sensibili e precisi, in particolare l’OCT e l’angio-OCT;
- La diagnosi precoce e la gestione ottimale della malattia diabetica attraverso una adeguata compensazione dell’iperglicemia14.
Come preservare la vista in caso di EMD: le terapie
Trattare l’EMD oggi è sempre più possibile. Nuove terapie sempre meno invasive e più efficaci vengono testate e rese disponibili, e non è escluso che la farmacologia sperimenti presto cure definitive che possano bloccare e ridurre l’EMD in chi già ne soffra, e prevenirne la formazione anche in un occhio molto danneggiato dal diabete. La ricerca, infatti, è sempre al fianco del paziente diabetico. Cosa prevedono oggi le linee guida per le cure e il trattamento dell’edema maculare diabetico?
Due sono le direttrici principali:
- Iniezioni intravitreali a base di farmaci anti-VEFG, la prima linea di intervento soprattutto quando l’edema è “confinato” alla macula e il danno è legato alla neovascolarizzazione di questa zona dell’occhio;
- Iniezioni intravitreali a base di cortisonici, seconda linea di intervento, indicata quando l’edema coinvolge tutta la retina e non solo la macula. I cortisonici, infatti, sono ad oggi i migliori antinfiammatori che abbiamo a disposizione.14,15
Gli outocome delle terapie
La risposta a queste cure cambia da persona a persona, ma in generale è molto buona. Il riassorbimento dell’edema, infatti, consente di riacquistare l’acuità visiva. Scopo delle terapie farmacologiche disponibili, e di quelle in via di sperimentazione o approvazione, è quello di stabilizzare la capacità visiva delle persone diabetiche con EMD allungando i tempi tra una iniezione e l’altra, e di minimizzare gli effetti collaterali.13,16
Per ottenere le cure migliori è indispensabile rivolgersi a Centri oculistici specializzati e a medici oftalmologi con cui stabilire un rapporto di fiducia. I trattamenti sono da considerarsi “a vita” perché l’EMD tende a riformarsi.