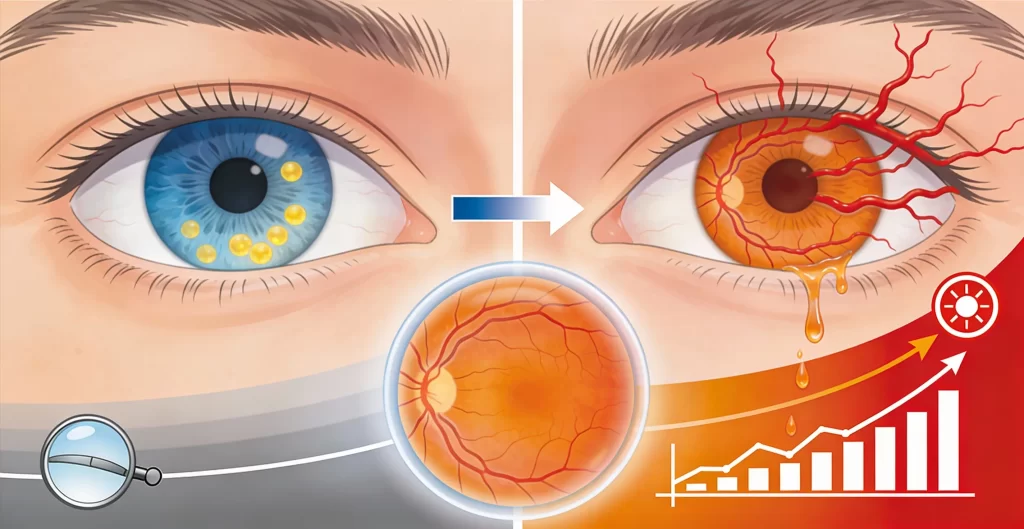
La degenerazione maculare legata all’età si distingue in forma secca e nella forma umida, generalmente differenti per progressione, intensità dei sintomi e approccio terapeutico. In genere si sviluppa prima la forma secca, che può rimanere tale e progredire lentamente negli anni, o evolvere nella forma umida.1,2
La degenerazione maculare legata all’età (DMLE) è una patologia della macula caratterizzata da riduzione progressiva della vista che colpisce circa 170 milioni di persone nel mondo, soprattutto nei paesi industrializzati.3,4 È possibile distinguere due forme di DMLE: la forma “secca” (detta anche atrofica) e quella “umida” (detta anche neovascolare o essudativa). La forma secca è più comune e si presenta come una maculopatia cronica con progressione lenta. Al contrario, la forma umida è più rara, ma presenta sintomi più evidenti, una progressione più rapida1 ed è responsabile del 90% dei casi di riduzione progressiva della vista dovuta alla DMLE.5
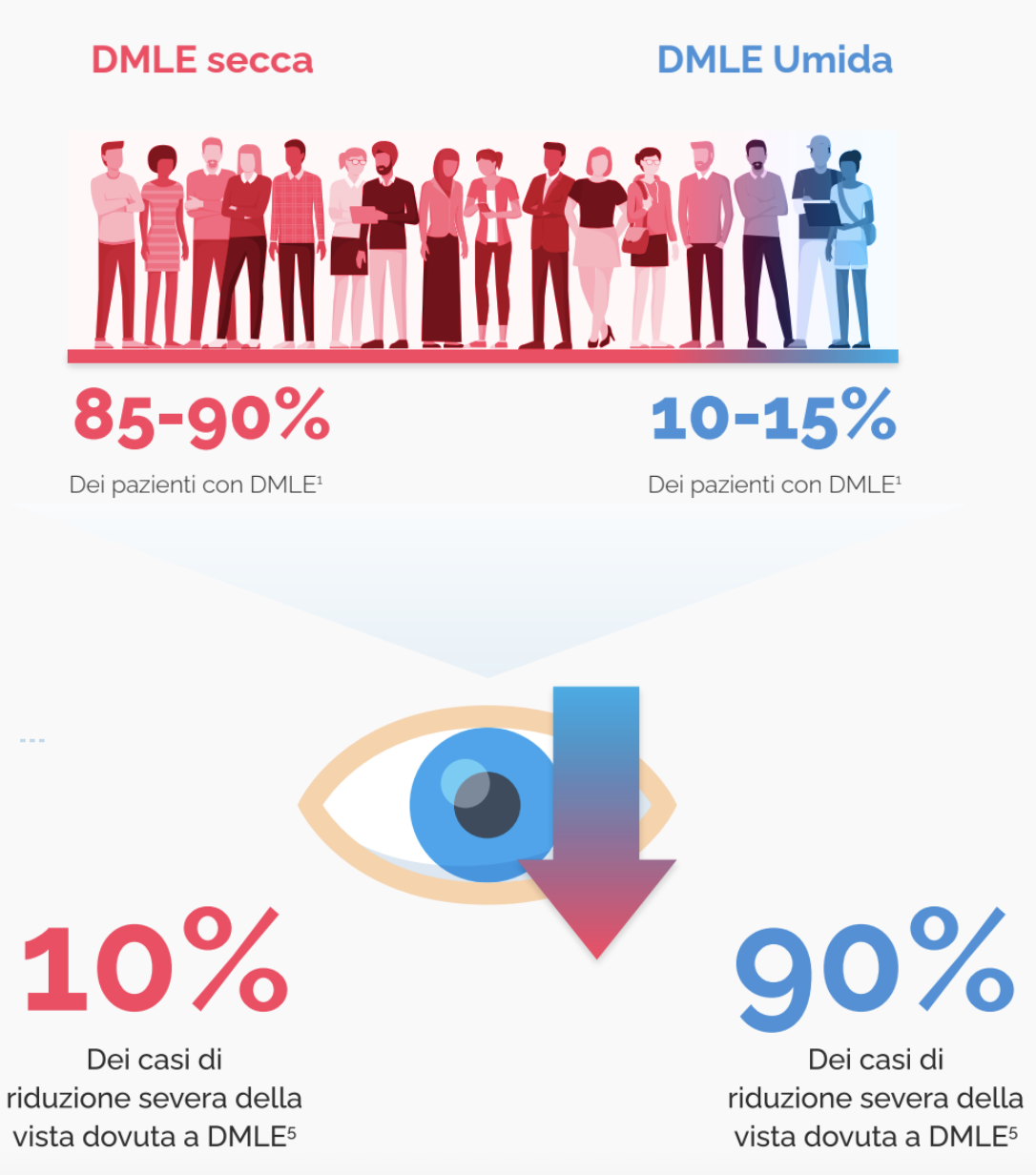
Da notare che la forma secca, che di solito si sviluppa per prima, può rimanere tale e progredire lentamente negli anni, ma può anche complicarsi nella forma umida, che porta ad un rapido e importante calo del visus.1
Evoluzione della DMLE secca in umida
Nelle prime fasi la DMLE secca non presenta sintomi ed è caratterizzata dalla formazione di depositi di colore giallo costituiti da lipidi e proteine, chiamate drusen, che si accumulano sotto la retina in corrispondenza della macula. L’accumulo di questi depositi porta ad una progressiva atrofia (cioè morte) delle cellule della retina indispensabili alla visione, come i fotorecettori retinici e le cellule dell’epitelio pigmentato, e quindi ad una riduzione della capacità visiva nella zona centrale della retina.2
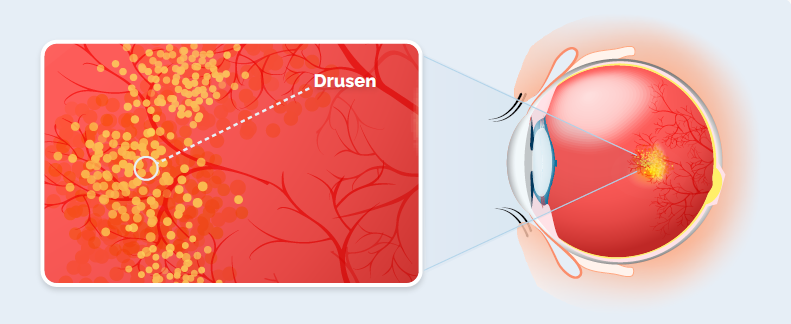
La forma secca può evolvere nella forma umida, in quanto l’atrofia porta ad una riduzione dell’ossigeno e al rilascio di sostanze, come il fattore di crescita endoteliale vascolare (VEGF), che inducono la formazione di nuovi vasi sanguigni nella retina. Questi vasi, avendo una parete “difettosa”, si rompono e perdono sangue e liquido provocando lesioni a livello della macula, compromettendone la funzionalità. La DMLE è così progredita alla forma umida, con una conseguente riduzione più rapida della visione centrale.1,2
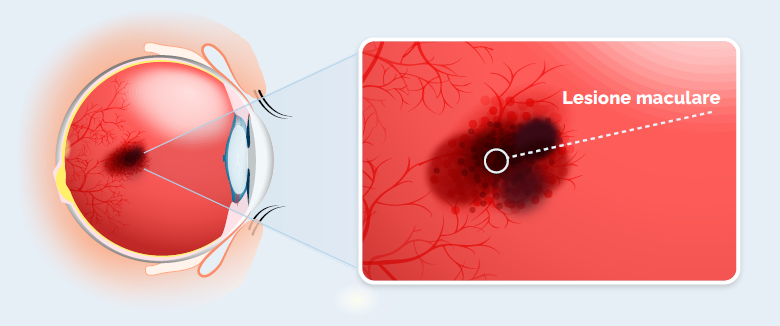
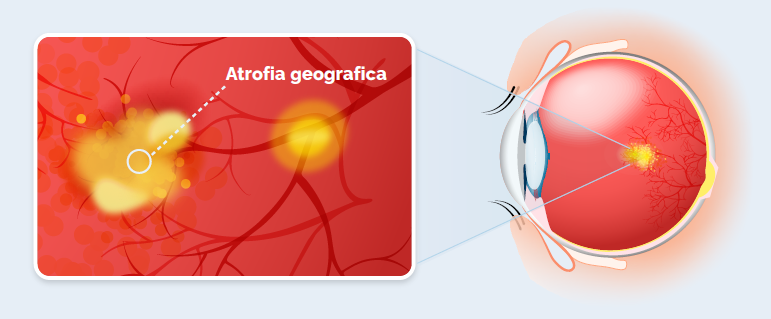
La DMLE secca può evolvere anche in atrofia geografica
Anche se solitamente la DMLE secca progredisce lentamente, in alcuni casi l’atrofia delle cellule della retina si estende notevolmente, evolvendo in atrofia geografica: una forma avanzata e severa di DMLE secca. In questa condizione, l’aumento delle drusen in numero e dimensione e le alterazioni delle cellule dell’epitelio pigmentato retinico, provocano la formazione di aree atrofiche (ossia aree con ridotto numero e funzionalità delle cellule). Ne consegue una riduzione della vista, la cui severità dipende dall’estensione di queste aree e dal grado di coinvolgimento della macula.2
Gestione terapeutica della DMLE secca e umida
Purtroppo, ad oggi, non vi sono terapie approvate, con dimostrata efficacia, per la DMLE secca e per la sua forma grave, l’atrofia geografica. Per la forma umida, invece, esistono diversi farmaci che hanno dimostrato efficacia nel rallentare o bloccare la progressione della malattia, permettendo la stabilizzazione o il miglioramento dell’acuità visiva.4,6
Trattamenti disponibili
| DMLE secca | DMLE umida |
|---|---|
| Attualmente non vi sono terapie per la maculopatia secca e per l’atrofia geografica. È quindi fondamentale sottoporsi a visite oculistiche regolari per controllarne la progressione e la possibile evoluzione nella forma umida. | Farmaci anti-VEGF (fattore di crescita endoteliale vascolare) che il medico inietta nell’occhio. |
| Determinati integratori alimentari (con antiossidanti, vitamine e minerali) possono contribuire a ridurre il rischio di progressione della DMLE.2,6 | Trattamento laser, nello specifico terapia fotodinamica.6 |