Se vuoi conoscere gli stadi della retinopatia diabetica, qui puoi trovare tutte le informazioni sull’evoluzione della malattia
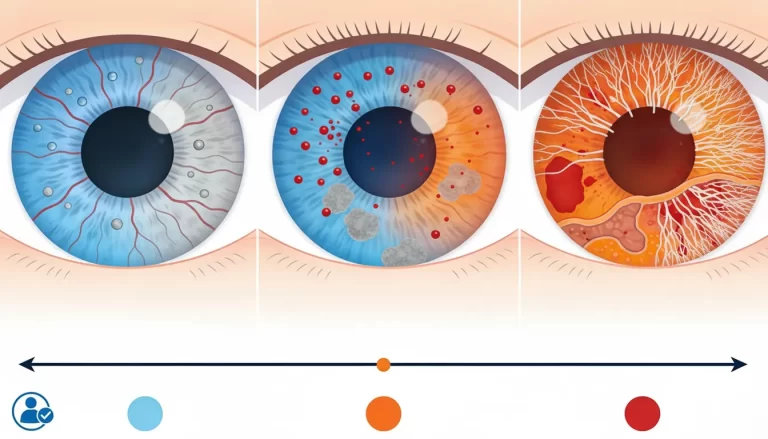
La retinopatia diabetica è una malattia dei piccoli vasi che formano il microcircolo retinico. Si tratta, quindi, di un’angiopatia cronica e progressiva che si sviluppa in due stadi, i quali definiscono la classificazione e il grado di gravità di questa malattia oculare causata dal diabete.1,2,3 Vediamoli schematicamente.
Retinopatia diabetica non proliferante (NPRD)
Anche se classificata quale stadio precoce della malattia, la retinopatia diabetica non proliferante può però evolvere da forma lieve a forma grave. La retinopatia in questa fase è asintomatica, ma cominciano a presentarsi delle anomalie a carico dei capillari, delle vene e delle arteriole della retina, per lo più nella forma di varici e microaneurismi. A lungo andare queste tumefazioni dei vasi si moltiplicano, gli aneurismi possono rompersi con versamenti di sangue. Ma può accadere anche il contrario: capillari e venuzze possono occludersi e andare incontro a piccole ischemie. Di fatto, la conseguenza è che la retina, e in particolare l’area maculare, non vengono più ossigenate e nutrite adeguatamente con serio danno per le cellule della visione, i fotorecettori. Anche in stadio non proliferante, la retinopatia diabetica può inoltre sfociare nella sua complicanza più severa: l’edema maculare diabetico. L’EMD comporta l’essudazione dei vasi del microcircolo retinico specialmente nella zona centrale della retina, la macula, con accumulo di fluidi che possono pregiudicare l’acuità visiva.1,2,3,4
Retinopatia diabetica proliferante (PRD)
La retinopatia diventa proliferante quando inizia un processo chiamato neovascolarizzazione. Si tratta della formazione di nuovi vasi sanguigni il cui scopo sarebbe quello di sostituire o rinforzare il microcircolo retinico danneggiato dagli eventi vascolari anticipati nella fase non proliferante, ovvero microaneurismi, microischemie e microemorragie. In realtà questo tentativo degli occhi di autoripararsi non funziona come dovrebbe, perché i nuovi vasi, tutt’altro che ben formati, si sovrappongono gli uni agli altri in una sorta di groviglio molto fragile, che anziché nutrire la retina la danneggia ulteriormente. Questi neovasi possono infatti sia rompersi e generare continue emorragie, che essudare e formare edemi maculari. In fase avanzata la retinopatia diabetica proliferante può compromettere seriamente la capacità visiva.2,3,4
Primo stadio della retinopatia diabetica: cosa comporta?
Il primo stadio della retinopatia diabetica, quando ancora la malattia è in fase non proliferante, è anche quello in cui sarebbe più utile intervenire innanzi tutto con una diagnosi. All’inizio del primo stadio della retinopatia diabetica, a causa dell’iperglicemia o degli sbalzi glicemici tipici di un diabete di lungo corso o non ben compensato, i capillari che irrorano la retina cominciano ad indebolirsi. Le loro pareti si infiammano, si assottigliano, diventano sempre più permeabili e perdono tono ed elasticità. I primi segnali di retinopatia diabetica lieve sono quindi riscontrabili solo attraverso visite oculistiche approfondite ed esami specialistici come l’angio-OCT. Si potrebbero così osservare gli aneurismi dei piccoli vasi, il loro numero, la forma, le dimensioni e la posizione nella retina. Spesso, infatti, queste anomalie vascolari intraretiniche interessano le aree periferiche, risparmiando la macula, la zona leggermente infossata posta al centro della retina e responsabile della visione centrale. Per tale ragione a volte neppure in fase avanzata del primo stadio la retinopatia diabetica dà sintomi visivi. Ciò non significa che sia meno grave! 2,3,4
Le conseguenze del mancato trattamento
Al contrario, se non diagnosticata e trattata in fase non proliferante, l’angiopatia provocata dal diabete evolve in modi sempre dannosi per la retina, e conseguentemente per la capacità visiva. Possono, ad esempio occludersi i piccoli vasi, per formazione di trombi o per stenosi (restringimento del vaso sanguigno), e condurre a sorta di micro infarti degli stessi, con pericolosa interruzione dell’ossigenazione di queste aree del fondo oculare e morte dei fotorecettori.3 Oppure si possono verificare delle emorragie importanti, e il sangue confluire nell’umor vitreo offuscando la vista. Se il primo stadio della retinopatia diabetica resta a lungo asintomatico, il secondo stadio, la retinopatia proliferante, può invece portare ad un serio rischio di ipovisione in grado di interferire pesantemente con le attività della vita quotidiana: professione, guida, hobby ecc.1,3,4
Cosa accade nello stadio avanzato della retinopatia diabetica
Nello stadio avanzato la retinopatia diabetica può evolvere in complicanze molto serie che se non trattate possono portare a perdita parziale o totale della vista. Abbiamo visto che la retinopatia diabetica al primo stadio (non proliferante), può sfociare nell’edema maculare diabetico, con accumulo di liquidi nella macula della retina e conseguenti sintomi visivi. Nella retinopatia diabetica proliferante può ugualmente verificarsi questa complicanza, ma possono anche presentarsi conseguenze non meno pericolose.1,3,4 Vediamo cosa potrebbe succedere:
- La neovascolarizzazione può portare alla formazione di nuovo tessuto fibrotico e nervoso a carico della retina. Questi tessuti tendono a proliferare formando delle cicatrici e delle aderenze in grado di danneggiare la retina fino a provocarne il distacco;3,4
- I nuovi vasi possono svilupparsi nella zona angolare della camera anteriore dell’occhio (uvea) in un processo infiammatorio silente chiamato rubeosi iridea. In questo caso i vasi sanguigni si sviluppano come una ragnatela sotto l’iride per compensare l’occlusione di un vaso importante, ad esempio l’arteria retinica centrale;3
- La rubeosi iridea a sua volta può sfociare nel glaucoma rubeosico, grave malattia oculare sempre derivante da una retinopatia diabetica proliferante, che può comportare aumento della pressione intraoculare, dolore, atrofia del nervo ottico e infine perdita della vista. Il glaucoma, così come la retinopatia diabetica, è una malattia progressiva e cronica.1,3
Cosa fare per evitare il progredire della retinopatia diabetica?
Per evitare le complicanze più serie della retinopatia diabetica tra cui l’edema maculare, il glaucoma, il distacco della retina, e proteggere la vista, occorre agire di prevenzione in due modi:
- Curare il diabete. Senza dubbio è il principale strumento salva vista che possediamo. Diagnosticare precocemente il diabete, anche semplicemente effettuando controlli glicemici di routine, e compensare sempre correttamente l’iperglicemia sono passaggi indispensabili per proteggere gli organi “bersaglio” della malattia, come gli occhi. Seguire la terapia ipoglicemizzante e la dieta indicata dal/a diabetologo/a e farlo per tutta la vita, significa percorrere la via maestra per prevenire la retinopatia diabetica o evitare che si aggravi una volta che il processo sia iniziato;
- Controllare occhi e vista regolarmente. Sia chi abbia una diagnosi di diabete di tipo 1, che di tipo 2, dovrebbe sottoporsi a visita oculistica completa con esame del fundus oculi annualmente, soprattutto se diabetico/a da molti anni. Questa semplice routine di screening può consentire all’oculista di intercettare i primi segnali della retinopatia diabetica e procedere ad ulteriori controlli, come l’OCT e l’angio-OCT e stabilire subito un piano terapeutico adeguato al caso.1,2,3,4